Διαβήτης: Ο διαβήτης μπορεί να εμφανιστεί σχεδόν σε όλους: έγκυες γυναίκες, μωρά, παιδιά, εφήβους, ενήλικες, τόσο σε μικρούς όσο και σε ηλικιωμένους. Αλλά οι διάφορες μορφές της πάθησης, που όλες επηρεάζουν τον τρόπο με τον οποίο το σώμα επεξεργάζεται το σάκχαρο στο αίμα, μπορεί να εκδηλωθούν εντελώς διαφορετικά στα εκατοντάδες εκατομμύρια ανθρώπων παγκοσμίως που πάσχουν από τη νόσο—καθιστώντας την ιδανική για την εξατομικευμένη προσέγγιση γνωστή ως ιατρική ακριβείας, λένε οι ερευνητές της Stanford Medicine. .
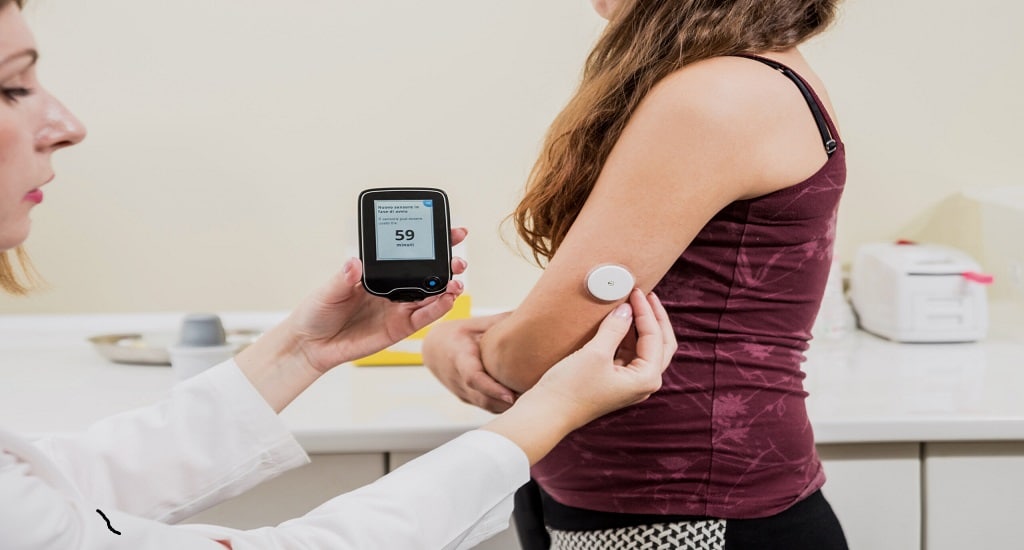
«Η παραδοσιακή ιατρική ακολουθεί μια ενιαία προσέγγιση για τη θεραπεία και τη διάγνωση», δήλωσε η Jessie Wong, Ph.D., κλινική ψυχολόγος με την ομάδα παιδιατρικής ενδοκρινολογίας στο Stanford Medicine Children’s Health. «Αυτό λειτουργεί καλά για μερικούς ανθρώπους αλλά όχι για άλλους». Αντίθετα, η ιατρική ακριβείας δίνει τη δυνατότητα στους γιατρούς να συγχωνεύουν πληροφορίες για τον τύπο του διαβήτη του ασθενούς με τη γνώση για τη ζωή τους, χαράσσοντας μια εξατομικευμένη πορεία θεραπείας. Ως μέρος μιας ομάδας 200 ακαδημαϊκών από 28 χώρες, h Wong βοήθησε στη σύνταξη μιας ολοκληρωμένης έκθεσης σχετικά με την κατάσταση της ιατρικής ακριβείας για τον διαβήτη. Η έκθεση, που δημοσιεύτηκε στο Nature Medicine και συνοδεύεται από πρόσθετες εργασίες στα Communications Medicine και The Lancet Diabetes & Endocrinology, συνόψισε όλα όσα είναι γνωστά για αυτήν την εξατομικευμένη προσέγγιση Τρεις άλλοι ειδικοί του διαβήτη του Stanford Medicine—Anna Gloyn, DPhil, Korey Hood, Ph.D., και Jennifer Ikle, MD, Ph.D.—ήταν επίσης μέλη της ομάδας. Η Wong μίλησε για τα βασικά συμπεράσματα της έκθεσης για την ιατρική ακριβείας και τη θεραπεία του διαβήτη τύπου 1, το τμήμα της έκθεσης που βοήθησε στην παραγωγή. Από τις θεραπείες για τον διαβήτη τύπου 1 που εξετάσατε, ποια ευρήματα ξεχώρισαν; Εστιάσαμε στις τεχνολογίες του διαβήτη επειδή βρίσκονται στην πρώτη γραμμή αυτού που θεωρείται πρότυπο για τη διαχείριση του διαβήτη Τύπου 1. Ορισμένες από αυτές τις τεχνολογίες συνδέουν ηλεκτρονικά τη συνεχή παρακολούθηση γλυκόζης ενός ασθενούς, συμπεριλαμβανομένου ενός αισθητήρα γλυκόζης που έχει τοποθετηθεί στο δέρμα, με την αντλία ινσουλίνης του. Η τεχνολογία παρακολουθεί συνεχώς το σάκχαρο του αίματος και αυτόματα χορηγεί και προσαρμόζει τις δόσεις ινσουλίνης. Ήταν υπέροχο να δούμε σταθερά οφέλη από αυτές τις τεχνολογίες για τον έλεγχο του σακχάρου στο αίμα, όπως οι μετρήσεις της αιμοσφαιρίνης A1c, οι οποίες μπορούν να βοηθήσουν στην αξιολόγηση των επιπέδων σακχάρου στο αίμα των τελευταίων τριών μηνών του ασθενούς και του “χρόνου εντός εύρους”, το ποσοστό της ώρας κάθε μέρα ότι η γλυκόζη του αίματος βρίσκεται στο εύρος στόχου.
Το άλλο στοιχείο που βρήκαμε – κάτι που νομίζω ότι έχει υποτιμηθεί – είναι ο θετικός αντίκτυπος της τεχνολογίας στις ζωές των ανθρώπων, συμπεριλαμβανομένης της ποιότητας του ύπνου και της ψυχοκοινωνικής ευημερίας. Μπορεί να τα θεωρούμε βοηθητικά, αλλά η αλήθεια είναι ότι όταν ζείτε με διαβήτη τύπου 1, η διαχείριση της νόσου επηρεάζει ολόκληρη την εμπειρία της ζωής σας. Τι σημαίνει το εύρημα της ποιότητας ζωής για τα παιδιά με διαβήτη τύπου 1 και τις οικογένειές τους; Στα δεδομένα για τα παιδιά, διαπιστώσαμε ότι οι συσκευές συνεχούς παρακολούθησης της γλυκόζης μπορεί να διαφέρουν κάπως ως προς το γλυκαιμικό τους όφελος ή το σάκχαρο του αίματος, με το πιο σημαντικό όφελος για τους μεγαλύτερους πληθυσμούς. Αλλά παρόλο που υπήρχε μικρότερο γλυκαιμικό όφελος για τα μικρότερα παιδιά, υπάρχουν πολλά ψυχοκοινωνικά οφέλη σε αυτήν την ομάδα – όχι μόνο για τους ασθενείς, αλλά και για τους γονείς τους. Προτού διατεθούν οι συσκευές συνεχούς παρακολούθησης, ένας γονέας μπορεί να ξυπνήσει μερικές φορές κάθε βράδυ για να ελέγξει το σάκχαρο του παιδιού του, για πολλά χρόνια. Με τις συσκευές που αναλαμβάνουν αυτό το έργο, οι γονείς κοιμούνται καλύτερα, έχουν λιγότερη αγωνία που σχετίζεται με τη διαχείριση του διαβήτη και αισθάνονται καλύτερα συναισθηματικά, κάτι που όχι μόνο τους ωφελεί αλλά και τους κάνει καλύτερους φροντιστές για τα παιδιά τους.
Ποια είναι τα κενά στις γνώσεις μας και σε τι πρέπει να επικεντρωθούν στη συνέχεια οι μελέτες ιατρικής ακριβείας;
Δεν υπήρχαν μελέτες που να συνέκριναν απευθείας τον ίδιο τύπο συσκευής ή τεχνολογίας διαβήτη μεταξύ των επωνυμιών. Αυτό δεν είναι τυχαίο. Οι μελέτες διεξάγονται από κατασκευαστές συσκευών που έχουν τα δικά τους ενδιαφέροντα. Αλλά αυτού του είδους η έρευνα είναι απαραίτητη. Χωρίς συγκρίσεις κατά μέτωπο, είναι πιο δύσκολο να πούμε σε έναν μεμονωμένο ασθενή, “Αυτή η συσκευή είναι καλύτερη για εσάς με βάση αυτούς τους παράγοντες στη ζωή σας”. Λίγες μελέτες αξιολόγησαν εάν υπάρχουν υποομάδες ασθενών που δυσκολεύονται περισσότερο να αποκτήσουν πρόσβαση στην τεχνολογία του διαβήτη ή τον βαθμό στον οποίο οι ιατρικές ομάδες παρέχουν «τεχνολογική υποστήριξη» για τη χρήση της συσκευής. Αυτοί οι παράγοντες μπορούν να επηρεάσουν σε μεγάλο βαθμό την επιτυχία κάποιου να ξεκινήσει την τεχνολογία ή να συνεχίσει να τη χρησιμοποιεί. Είδαμε, επίσης, την ανάγκη για περισσότερη έρευνα για να κατανοήσουμε πώς λειτουργούν οι τεχνολογίες —ή δεν λειτουργούν— για ασθενείς διαφορετικών κοινωνικοοικονομικών επιπέδων και από όλες τις φυλετικές και εθνοτικές ομάδες. Πολλά από τα υπάρχοντα δείγματα της μελέτης αποτελούνται από μη Ισπανόφωνους λευκούς ασθενείς με υψηλότερη κοινωνικοοικονομική κατάσταση. Η όλη ιδέα πίσω από την ιατρική ακριβείας είναι ότι η εξέταση αυτών των παραγόντων θα πρέπει να βελτιώσει την ισότητα στη φροντίδα του διαβήτη και στην ιατρική γενικά. Χρειαζόμαστε όμως περισσότερες μελέτες που ακολουθούν μεγάλα, διαφορετικά δείγματα ασθενών, ώστε να μπορούμε να βρούμε τις σχέσεις μεταξύ των ατομικών χαρακτηριστικών τους και των αποτελεσμάτων τους. Εάν ένα παιδί με διαβήτη ή ένας γονέας σας ρωτούσε τι σημαίνει η αναφορά για την οικογένειά του, τι θα του λέγατε; Λέμε πάντα ότι η φροντίδα του διαβήτη είναι τέχνη και όχι επιστήμη, γιατί κανείς δεν πρόκειται να βιώσει τον διαβήτη ακριβώς όπως το παιδί σας ή εσείς. Αυτό είναι πραγματικά απογοητευτικό για τους ανθρώπους που ζουν με διαβήτη και τους γονείς τους να το ακούσουν. Θέλουν να είναι μια τέλεια εξίσωση όπου βάζεις τους αριθμούς και παίρνεις την ακριβή απάντηση που έχει νόημα. Αλλά η ιατρική ακριβείας φέρνει τη θεραπεία του διαβήτη πιο κοντά σε αυτό το ιδανικό. Βάζουμε περισσότερες μεταβλητές στην εξίσωση σχετικά με το ποιος είσαι, τη ζωή που ζεις, το γενετικό σου υπόβαθρο — όλους τους παράγοντες που επηρεάζουν τον τρόπο που ο διαβήτης είναι μέρος της ζωής σου. Αυτοί οι παράγοντες προσθέτουν πολύτιμες πληροφορίες, ώστε να μπορούμε να διασφαλίσουμε ότι αντιμετωπίζουμε τον διαβήτη σας με τον καλύτερο δυνατό τρόπο. Η καλύτερη προσέγγιση δεν πρόκειται να είναι η ίδια για όλους. Θέλουμε να φτάσουμε στο καλύτερο για εσάς. Υπάρχουν άλλες ειδικότητες όπου έχετε δει την εφαρμογή ιατρικής ακριβείας και σκεφτήκατε, “Μακάρι να το κάναμε αυτό στη φροντίδα του διαβήτη;” Είναι τόσο αστείο που το λες αυτό, γιατί πάντα έτσι νιώθω αντίστροφα! Είχα συναδέλφους σε άλλες υποειδικότητες που είπαν ότι χρησιμοποίησαν τον διαβήτη ως πρότυπο για να κάνουν πράξη την ιατρική ακριβείας. Είτε πρόκειται για ολοκληρωμένη πολυεπιστημονική φροντίδα στις κλινικές, είτε για ψυχοκοινωνικές παρεμβάσεις μαζί με ιατρική εκπαίδευση, είτε για την τεχνολογία που μπορούμε να προσφέρουμε στους ασθενείς μας, ο διαβήτης βρίσκεται σταθερά στην πρώτη γραμμή της χρήσης ιατρικής ακριβείας για να βοηθήσει τους ανθρώπους που φροντίζουμε.